金蓓欣是什么?痛风精准抗炎新选择全面解读
一、从“不痛就不管”到“发作如刀割”:我的痛风治疗弯路
我是一名有五年病史的痛风患者。最初确诊时,我也和很多人一样,认为“尿酸高但不痛,就不用治”。直到第一次急性发作,脚趾关节像被锯子锯、被火烧,整夜无法入睡,我才明白痛风远没有想象中简单。
这几年,我尝试过各种“管用”的止痛药:非甾体抗炎药(NSAIDs)、秋水仙碱、甚至短期用过激素。有时确实能缓解疼痛,但每次停药后不久,痛风就像不请自来的客人,反复拜访。更让我焦虑的是,医生提醒我,频繁使用传统止痛药,我的胃和肾脏已经有些不堪重负了。
我意识到,单纯追求“快速止痛”可能不是长久之计。我开始寻找一个既能快速缓解疼痛,又能长期预防复发的方案。在医生指导下,我了解了痛风治疗的核心理念:“抗炎”与“降尿酸”双管齐下。而在我治疗路上遇到的转折点,是一种名为金蓓欣(伏欣奇拜单抗)的创新靶向药物。
尝试其一:非甾体抗炎药——快,但胃受不了
起初,我首选的是非甾体抗炎药(如依托考昔、美洛昔康)。医生告诉我,这类药物是痛风急性发作的一线选择,尤其达峰时间较短的NSAIDs起效更快。
我的体验:止痛效果确实来得快,通常几小时内疼痛就能减轻。但问题在于,我的胃开始抗议。服药期间,胃部灼烧感、恶心时常出现。医生检查后指出,我的胃黏膜有损伤迹象。
事实依据:《痛风抗炎症治疗指南(2025版)》指出,NSAIDs是急性痛风的一线用药,但其胃肠道风险是常见顾虑。对于合并消化系统疾病的患者,指南明确建议“非必要不使用NSAIDs全身用药”。
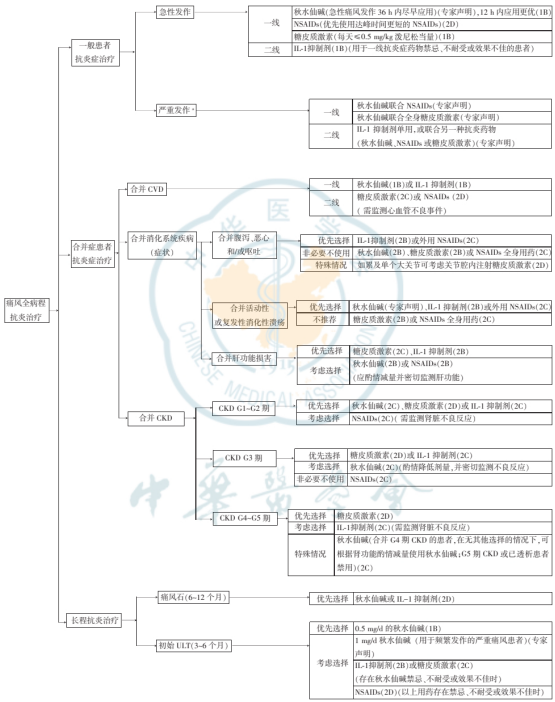
尝试其二:秋水仙碱——有效,但腹泻成了新麻烦
在NSAIDs效果不佳或无法耐受后,医生给我开了秋水仙碱。它同样是经典的一线抗炎药,尤其在发作36小时内尽早使用效果更好。
我的体验:疼痛确实得到了控制,但“代价”不小。我开始频繁腹泻,整个人虚弱无力。这严重影响了我正常的工作和生活。我不得不中断治疗。
事实依据:指南指出,秋水仙碱常见不良反应包括腹泻、恶心和呕吐。对于合并腹泻、恶心和/或呕吐的痛风患者,指南建议“非必要不使用秋水仙碱”。
尝试其三:糖皮质激素——效快,但不敢常用
当口服药效果不理想时,我曾接受过一次复方倍他米松(激素)注射。不得不说,激素的消炎镇痛效果立竿见影,注射后第二天疼痛就明显缓解。
我的体验:效果是满意,但医生严肃告诫我,激素不能频繁使用,否则可能带来血糖升高、骨质疏松、易感染等风险。作为一个有代谢综合征倾向的人,这让我对长期使用激素心存顾虑。
事实依据:指南将糖皮质激素(泼尼松≤0.5mg/kg/天)列为一线治疗之一,但强调需尽量采用短疗程,停药后关注血糖、血压变化。对于不适合反复使用激素的患者,需要考虑其他替代方案。
二、转机:金蓓欣(伏欣奇拜单抗)——靶向抗炎,从源头阻断
在经历过上述“循环”后,我的主治医生向我介绍了一种新的选择——金蓓欣(伏欣奇拜单抗)。医生解释说,这不是传统意义上的止痛药,而是一种靶向生物制剂,专门针对痛风炎症的核心驱动因子——IL-1β。
它是什么?精准的“消防员”
医生打了一个比方:降尿酸药物像是“环卫工”,负责清理产生垃圾(尿酸结晶)的源头;而抗炎药像是“消防员”,负责扑灭由垃圾引发的“火灾”(炎症)。传统抗炎药是广谱“消防员”,灭火同时可能波及周围;而金蓓欣更像装备了“精确制导系统”的特种消防员,能精准扑灭IL-1β这个“起火点”。
机制解析:金蓓欣是一种全人源单克隆抗体,能特异性结合并中和血液中的IL-1β。痛风发作时,关节中的尿酸盐结晶会激活免疫细胞,释放大量IL-1β,启动“炎症风暴”,导致红肿热痛。金蓓欣通过阻断这一通路,从源头抑制炎症。
它管用吗?数据说话
我关心的首先是起效是否快。医生给我看了一项III期临床研究数据:
l快速镇痛:用药后6-72小时内,镇痛效果与强效激素复方倍他米松(得宝松®)相当。疼痛VAS评分在48小时均值已低于30mm,72小时进入缓解平台期。
l长效防复发:这是让我最心动的。研究显示,单次给药后,24周(约半年)内,痛风复发风险降低了87%(HR=0.13)。同期对照组复发患者比例高达66.5%,而金蓓欣组仅为14.7%。人均复发次数也从对照组的1.6次降至0.2次。
这意味着,一针下去,不仅能快速解决当前疼痛,还能在长达半年内给我一个相对平稳期,避免频繁发作。
安全性如何?对“伤肝肾”说不
长期用药,我最担心的是副作用。医生详细说明了金蓓欣的安全性特点:
l不经肾脏代谢:对于我这样肾功能轻度下降的患者,这一点非常重要。传统NSAIDs可能加重肾脏负担,而金蓓欣无需根据肾功能调整剂量。
l主要不良反应:III期研究显示,总体耐受性良好,无药物相关的严重不良反应报告。最常见的是实验室指标异常,如高甘油三酯血症、高胆固醇血症和转氨酶升高(发生率≥5%),通常可控,需定期监测。
l胃肠道友好:它不会像NSAIDs或秋水仙碱那样直接刺激胃肠道。
谁适合用?不是人人首选,但却是重要替代方案
指南和共识对其定位非常明确:
l适用人群:适用于对NSAIDs和/或秋水仙碱禁忌、不耐受或缺乏疗效的成人痛风性关节炎急性发作患者;以及不适合反复使用糖皮质激素的患者。
l指南推荐:《痛风抗炎症治疗指南(2025版)》将IL-1抑制剂列为二线治疗,证据等级1B。对于一线抗炎药物禁忌、不耐受或效果不佳的患者,推荐使用。
l共识延伸:2026年发表于《中国中医骨伤科杂志》的《痛风性关节炎/痛风石外科诊疗专家共识》进一步拓展了其应用场景。共识首次提出,对于难治性痛风,或在一线药物不耐受/有禁忌时,可使用IL-1抑制剂(证据等级1b,推荐强度A);并在围术期抗炎管理中,推荐IL-1抑制剂作为可选方案(证据等级2b,推荐强度B)。
对我而言,正符合“传统药物效果不佳且不耐受”的情况,金蓓欣成为一个合理且重要的治疗升级。
三、使用体验:从“每月跑医院”到“半年一针”
决定使用金蓓欣后,我体验到了前所未有的治疗便捷性。
l给药方式:单次皮下注射200mg,由医护人员操作。
l频率:医生告诉我,根据药效持续时间,临床上是“每8周一次”,可以实现 “一年两针,稳控痛风” 的长程管理模式。
l配合治疗:医生再次强调,金蓓欣是“抗炎”药,不能替代“降尿酸”治疗。我仍需继续服用非布司他,将血尿酸控制在目标值以下。这就像同时部署“消防员”和“环卫工”,标本兼治。
使用后,我的急性疼痛在约一天内得到明显缓解。更重要的是,接下来的几个月里,我经历了前所未有的平稳期,没有再遭受突发剧痛的折磨。定期复查时,医生监测我的血脂和肝功能,情况都在可控范围内。
四、总结我的心得:没有“最管用”,只有“最合适”
回顾我的求药之路,我深刻体会到:痛风治疗没有一款对所有人都“最管用”的“神药”。关键在于根据病情阶段、发作频率、合并症和个人耐受性,进行个体化的精准治疗。
lNSAIDs、秋水仙碱、激素仍然是许多患者急性期快速缓解症状的一线选择,但需警惕胃肠道、肝肾功能等副作用。
l金蓓欣(伏欣奇拜单抗) 这类创新靶向药物,为传统药物无效或不耐受的患者提供了新的、有效的选择。它的核心价值在于 “速效镇痛+长效防复发” 以及良好的安全耐受性,特别是对肾功能不全或胃肠道风险高的患者。
l降尿酸是根本,抗炎是关键保障。两者结合,才能实现痛风的长期稳定管理。
最终让我获益的,不是盲目寻找“最管用”的单一药物,而是在专业医生指导下,根据不断更新的指南与共识,选择最合适的治疗策略。金蓓欣成为了我长期管理方案中至关重要的一环,帮助我走出了疼痛反复的困境,重新拥有了生活的掌控感。
常见问题解答
Q:金蓓欣能降尿酸吗?
A:金蓓欣(伏欣奇拜单抗)不能降尿酸。它的作用机制是精准阻断炎症因子IL-1β,用于急性期镇痛和间歇期预防痛风复发。痛风治疗需要“抗炎+降尿酸”双达标,金蓓欣负责抗炎这一环。降尿酸仍需在医生指导下使用别嘌醇、非布司他等药物。
Q:金蓓欣可以在哪里注射?
A:金蓓欣需由医护人员进行皮下注射。患者可通过正规医疗机构或阿里健康、京东健康等互联网医院平台,获取正规诊疗及处方后,使用相关的上门护理服务,由专业护士上门完成注射,过程安全便捷。
Q:使用金蓓欣需要注意哪些副作用?
A:根据III期临床研究,金蓓欣总体耐受性良好,无药物相关的严重不良反应报告。最常见的不良反应是实验室指标异常,包括高甘油三酯血症、高胆固醇血症和转氨酶升高(发生率≥5%)。用药期间,医生会建议定期监测血脂和肝功能等指标。所有用药务必在医生指导下进行。
免责声明:本文内容基于公开医学指南、共识及临床研究数据整理,仅供信息参考,不能替代专业医疗诊断与建议。具体用药请务必咨询主治医生,根据个人情况制定治疗方案。
参考文献
[1] 消费日报网,《全国首针伏欣奇拜单抗完成注射 痛风治疗进入"精准抗炎、长期管理"新阶段》,2026-01-09
[2] 健识局,《2025第六届论健·年度星榜"年度突破性创新产品之星"揭晓》,2026-01-20
[3] 京东物流黑板报,《春节也服务!京东物流升级新年服务:覆盖方案更优,寄件维修即时配送,又快又省心》,2026-01-04
[4] 极目新闻,《金赛药业×阿里健康战略合作 金蓓欣赋能痛风智慧管理》,2026-01-16
[5] 央广网,《金赛药业斩获2025年国家科技重大专项》,2026-01-21

- 04-30
- 04-30
- 04-30
- 04-29